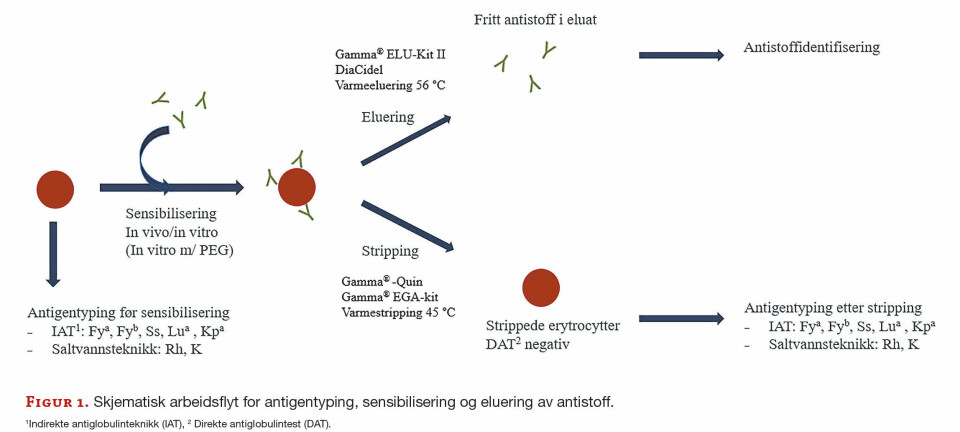
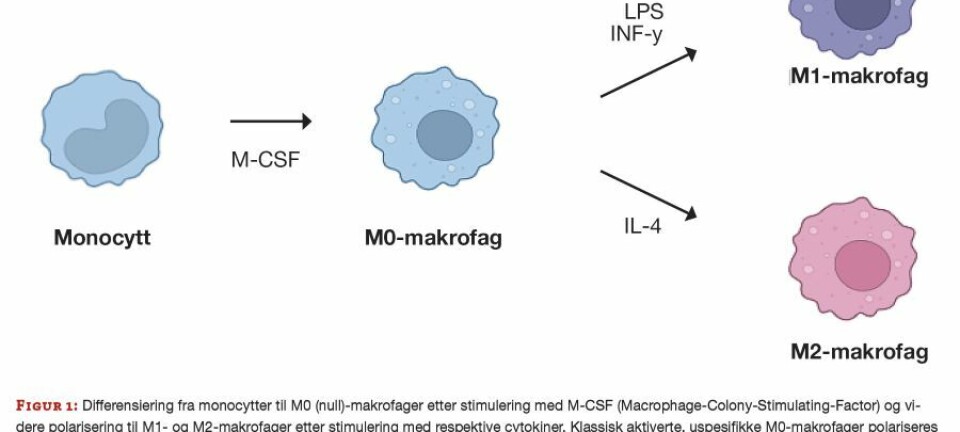
FAG Originalartikkel
Utføres urinundersøkelser i sykehus ifølge nasjonale retningslinjer?
Hovedbudskap
- Urinundersøkelser blir i betydelig grad rekvirert på feil grunnlag i Helse Fonna.
- Urinprøvetaking fulgte i liten grad anbefalte prosedyrer og problemer knyttet til prøvetakingen ble i liten grad dokumentert.
- Det var mangelfulle rutiner i bruk og utførelse av urinprøveundersøkelser og mangelfull opplæring i eksisterende rutiner for urinprøveundersøkelser.
Artikkelen er basert på en fordypningsoppgave som er skrevet i forbindelse med spesialistgodkjenning innen «Rådgiving og veiledning innen prøvetaking og PNA».
Utføres urinundersøkelser i sykehus ifølge nasjonale retningslinjer.pdf(132 KB)
Innledning
Norsk kvalitetsforbedring av laboratorieundersøkelser (Noklus) valgte urinveisinfeksjon (UVI) til tema for årene 2016 og 2017. Målsettingen var å bidra til korrekt diagnostikk og behandling av urinveisinfeksjon med fokus på bruk av urinstrimmel og urindyrkning. Med begrepet «bruk av» menes preanalyse (innbefattet indikasjon for å rekvirere prøvene), analyse og postanalyse (rapportering og tolkning av resultater). Noklus ønsket å heve egen kompetanse innen temaet urinveisinfeksjon for å kunne gi god veiledning til Noklus ̓ deltakere basert på nasjonale faglige retningslinjer (1,2,3). Målretta arbeid med temaet UVI har gitt Noklus økt kunnskap og bevissthet om hvilken nytte urinprøven kan ha ved diagnostikk av urinveisinfeksjon, og ikke minst hvilken rolle preanalytiske faktorer har for tolkning av analyseresultatet (4).
I følge Nasjonal faglig retningslinje for bruk av antibiotika i sykehus blir UVI overdiagnostisert og overbehandlet (5). Urinundersøkelse for å diagnostisere UVI skal kun gjøres hvis den kliniske vurderingen tilsier at pasienten kan ha en urinveisinfeksjon.
Korrekt prøvetaking er en forutsetning for en representativ urinprøve. Ved utredning av urinveisinfeksjon er midtstrømsprøve fra morgenurin anbefalt prøvetakingsmetode (2). For korrekt tolkning av resultater fra urinstrimmelundersøkelse eller urindyrkning, må prøvetakingsmetoden dokumenteres.
Noklus sender jevnlig ut spørreundersøkelser med utgangspunkt i sykehistorier (kasuistikker) til leger i primærhelsetjenesten. Hensikten er å belyse bruken av laboratorieprøver i sykehjem og i allmennpraksis. I 2015 ble det sendt ut kasuistikker med tema «Bruk av urinprøver» til allmennleger og sykehjemsleger samt helsepersonell i sykehjem (6). Noklus tilbyr også primærhelsetjenesten ekstern kvalitetsvurdering av pre- og postanalytisk fase. Elektroniske spørreskjema sendes ut og svarene fra den enkelte vurderes ut fra gjeldende krav, retningslinjer og standarder, og sammenliknes mot alle besvarelser. I 2016 sendte Noklus ut spørreundersøkelsen «PREA116» med tema «Urinprøvetaking til dyrkning og strimmelundersøkelse» til deltakere i primærhelsetjenesten (7). Resultatene fra kasuistikkutsendelsen i 2015 og PREA116 viste at praksis knyttet til urinprøvetaking var svært varierende både ved legekontor og i sykehjem. Det ser ut til at det er utfordrende for helsepersonell å bruke og tolke urinprøver ved diagnostisering av UVI riktig. Feiltolkning og overforbruk av urinundersøkelser kan føre til unødvendig bruk av antibiotika (8).
Noklus har gjennom sine undersøkelser fått et innblikk i hvordan urinprøver blir tatt, undersøkt, tolket og behandlet i primærhelsetjenesten, men kjenner ikke til at tilsvarende undersøkelser er gjort i norske sykehus. Hensikten med vår spørreundersøkelse var derfor å undersøke i hvilken grad nasjonale retningslinjer for bruk av urinstrimmelundersøkelse og kriterier for dyrkning av urin, etterleves i sykehus (1,2,3).
Materiale og metode
For å skaffe informasjon om praksis i sykehusavdelinger ble det utformet et elektronisk spørreskjema ved hjelp av programmet SurveyMonkey. Spørreskjemaet ble revidert etter en pilotundersøkelse hos åtte ansatte med ulik yrkesbakgrunn og avdelingstilhørighet i sykehuset. Undersøkelsen ble godkjent som kvalitetsforbedringsprosjekt i Helse Fonna av Seksjon for forskning og innovasjon og av personvernombudet.
Målgruppe for undersøkelsen var leger og sykepleiere. Avdelingsledere ved somatiske avdelinger ved Haugesund sjukehus ble kontaktet og informert om undersøkelsen. De fikk deretter tilsendt en e-post med informasjon og lenke til spørreskjemaet. Etter avtale sørget lederne for at e-posten ble videresendt til ansatte i egen avdeling. En kort informasjon om undersøkelsen samt lenke til spørreskjemaet var også tilgjengelig på helseforetakets intranettside.
Spørreskjema ble delt i fire hovedtema:
- Rekvirering av strimmel og bakteriologisk undersøkelse av urin
- Utførelse av urinprøvetaking
- Utførelse av urinstrimmelundersøkelse
- Opplæring i bruk og utførelse av urinundersøkelser
Noen spørsmål var utformet med kategorisk skala og svaralternativer: Ja – Nei – Vet ikke.
For andre spørsmål ble Likert-skala benyttet med graderte svaralternativer. For å presisere ble det oppgitt prosentandel som forklaring for graderingen:
Alltid (>90 %) – Ofte (50–90 %) – Iblant (10–49 %) – Aldri (<10 %) – Vet ikke.
Resultater
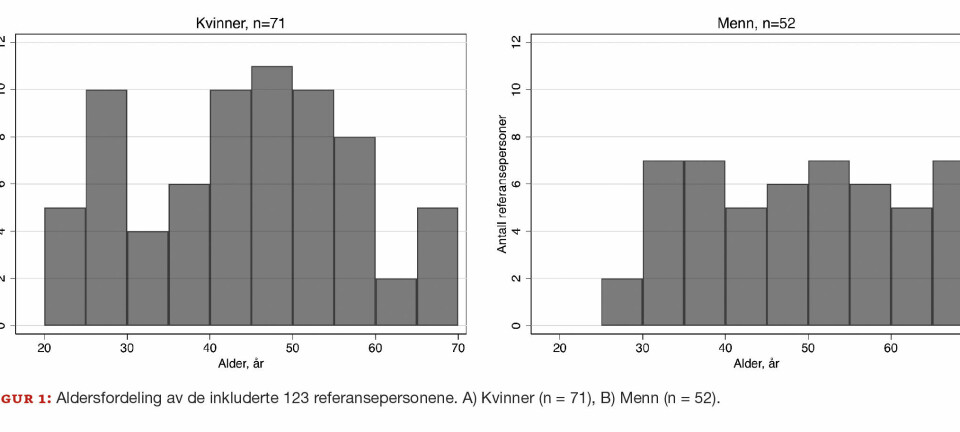
178 besvarelser, jevnt fordelt mellom medisinske og kirurgiske avdelinger, ble registrert. I alt 15 avdelinger svarte og antall svar fra hver avdeling varierte fra 2 til 23 med median 12. 119 sykepleiere, 45 leger, 7 jordmødre og 7 helsefagarbeidere svarte på undersøkelsen.
Det er vanskelig å vurdere reell svarprosent. Undersøkelsen ble distribuert i e-post via leder eller sekretær i den enkelte avdeling. Det er ukjent hvor mange som faktisk leste e-posten og reelt vurderte å svare.
Resultater fra hovedtemaene i undersøkelsen presenteres i tabellform med antall svar og prosentfordeling.
Urinstrimmelundersøkelse
Urinprøver til strimmelundersøkelse fra inneliggende pasienter blir som regel analysert pasientnært i avdelingen. Ved Haugesund sjukehus er det utplassert 16 urinstrimmelavlesere av typen Urisys 1100 (Roche Diagnostics). Combur 7 var den mest brukte strimmeltypen. Innkjøpstall fra 2017 indikerer et årlig forbruk i Helse Fonna på cirka 40 000 urinstrimler. Analysekvaliteten på urinstrimmelanalysen i Helse Fonna blir overvåket av laboratoriefaglig personell tilknyttet Laboratorium for medisinsk biokjemi. Laboratoriet har ansvar for internt og eksternt kvalitetsvurderingsprogram.
Rekvirering av strimmel og bakteriologisk undersøkelse av urin
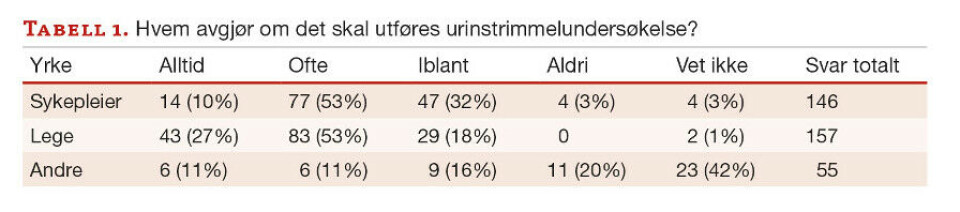
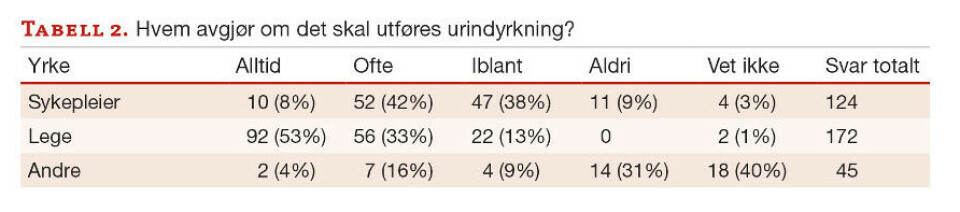
Det er stor variasjon i praksis knyttet til hvem som beslutter at urinstrimmel og bakteriologisk undersøkelse skal utføres. Leger avgjør oftest om det skal utføres urinstrimmelundersøkelse, dvs. alltid/ofte 80 %, og tilsvarende for urindyrkning; 86 %. Men sykepleiere tar også slike avgjørelser alltid/ofte henholdsvis 63 og 50 % (tabell 1,2).
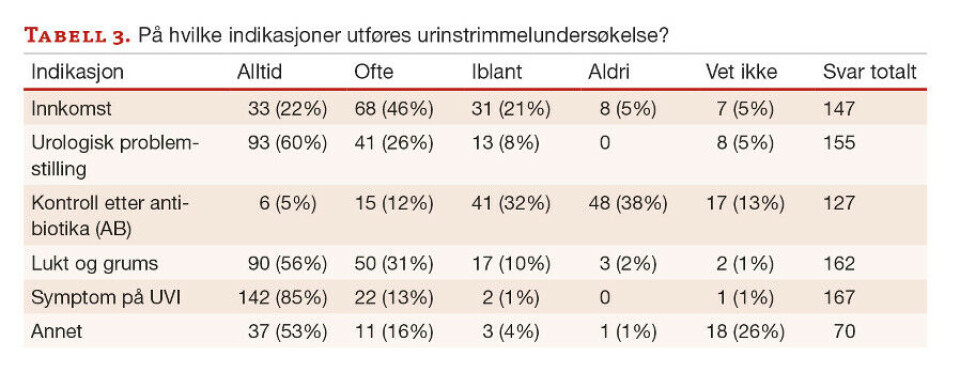
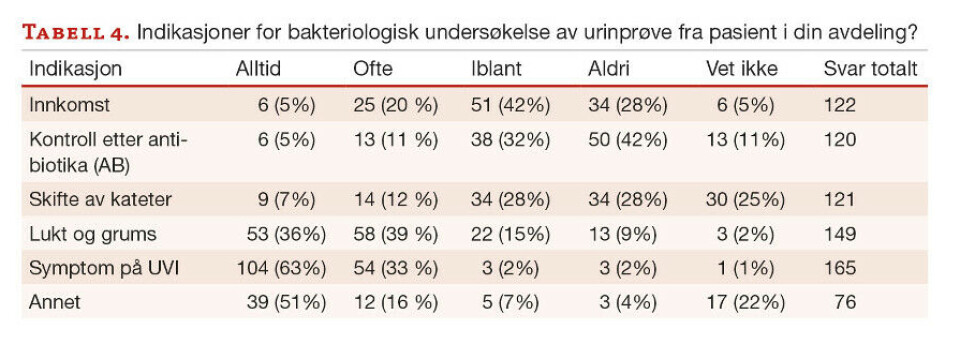
Til tross for at urinstrimmel og urindyrkning kun skal tas når klinisk vurdering tilsier dette (2), vil 68 % utføre urinstrimmelundersøkelse alltid/ofte ved innkomst og 87 % dersom det er lukt og grums i urinen. Tilsvarende vil 25 % alltid/ofte utføre bakteriologisk undersøkelse ved innkomst og 75 % ved lukt og grums i urinen.
98 % vil alltid/ofte utføre urinstrimmelundersøkelse ved symptom på urinveisinfeksjon og tilsvarende 86 % ved urologisk problemstilling. 96 % vil alltid/ofte utføre urindyrkning ved symptom på urinveisinfeksjon. Kommentarer gitt under «Annet», viser at det utføres urinundersøkelser i situasjoner knyttet til svangerskap og fødsel og ved uavklarte situasjoner med feber og smerte. Utslag på urinstrimmel oppgis ofte som grunn for urindyrkning (tabell 3,4).
Urinprøvetaking
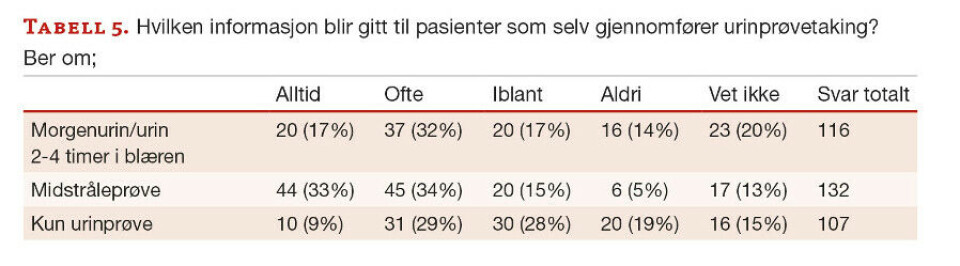
Informasjonen som gis til pasienter som skal ta urinprøve varierer i stor grad. Pasienter som selv gjennomfører urinprøvetaking blir bare i 49 % av tilfellene alltid/ofte bedt om morgenurin.
67 % svarer at de alltid/ofte ber om midtstråleurin, mens 38 % alltid/ofte bare ber om en urinprøve. 90 % av pasientene gis alltid/ofte kun muntlig informasjon om urinprøvetaking. Ingen svarer at de alltid gir skriftlig informasjon, og bare 6 % svarer ofte (tabell 5,6).
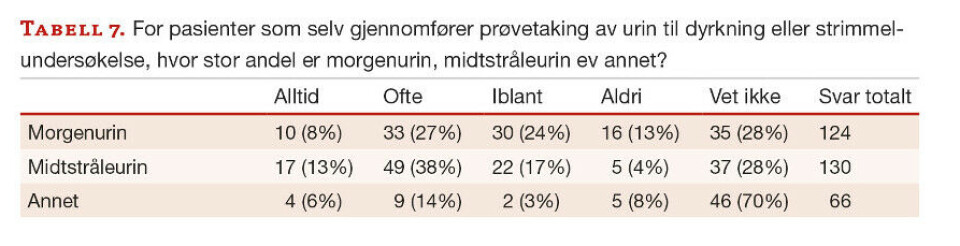
De fleste oppgir at pasienter som selv gjennomfører urinprøvetaking til urindyrkning eller
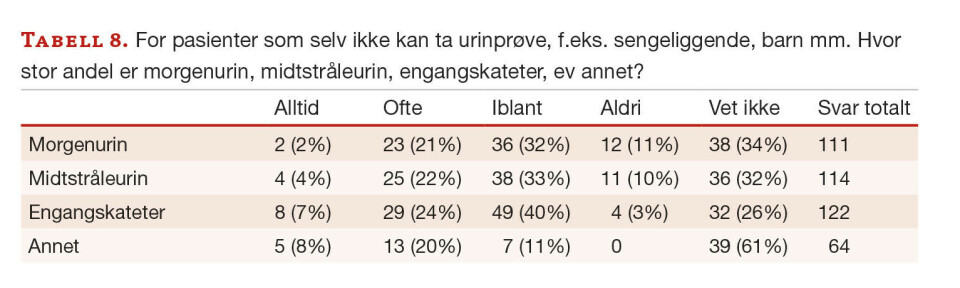
urinstrimmelundersøkelse, leverer midtstråleurin (alltid/ofte=51 %), men det er større usikkerhet hvorvidt det er morgenurin. For urinprøver fra sengeliggende pasienter, barn mm., er det mange som ikke vet om prøvene vanligvis er morgenurin, midtstråleurin eller fra engangskateter (tabell 7,8).
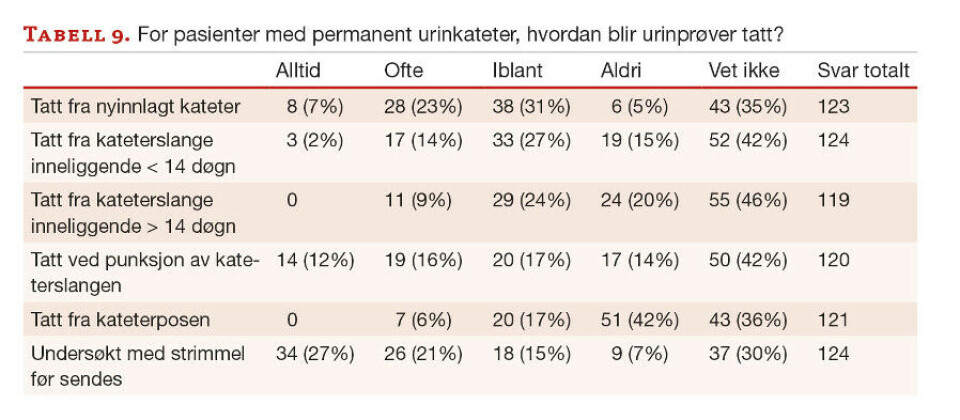
For spørsmål knyttet til prøvetaking fra pasienter med permanent urinkateter er svaralternativet Vet ikke mest brukt (30–46 %). Pasienter med permanent kateter får i liten grad lagt inn nytt kateter for prøvetaking til bakteriologisk undersøkelse; 30 % oppgir at det tas urinprøve fra nyinnlagt kateter (alltid/ofte), mens 31 % oppgir at det skjer iblant. 42 % oppgir at urinprøve aldri tas fra kateterposen, mens 23 % oppgir at de ofte/iblant gjør dette. 48 % vil undersøke urinprøve fra pasienter med inneliggende kateter alltid/ofte med urinstrimmel før dyrkning (tabell 9).

Registrering av prøvetaking og analyseresultater
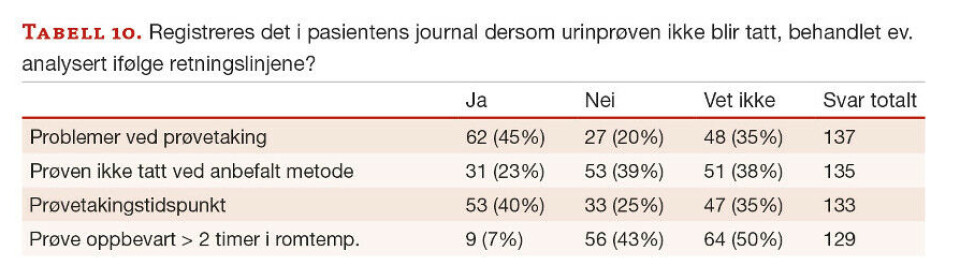
På spørsmål om det blir registrert i pasientens journal dersom urinprøven ikke blir tatt, behandlet eller analysert i henhold til retningslinjene, får svaralternativ Vet ikke høy svarprosent (35–50 %). 7–45 % svarer at slike problemer blir registrert i journalen, mens 20–43 % svarer at de ikke registrerer slike problemstillinger (tabell 10).
Lokale retningslinjer, prosedyrer og opplæring
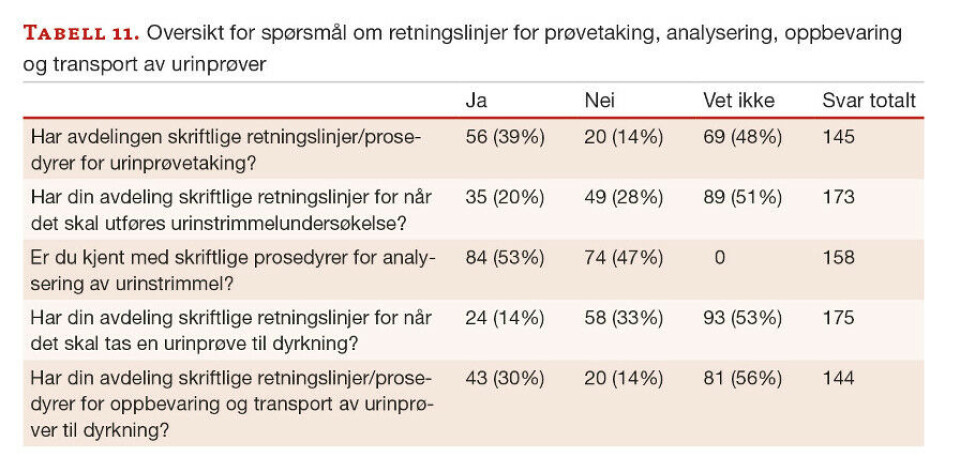
Tabell 11 viser en samlet oversikt fra spørsmålene i undersøkelsen om bruk av retningslinjer og prosedyrer for prøvetaking, analysering, oppbevaring og transport av urinprøver.
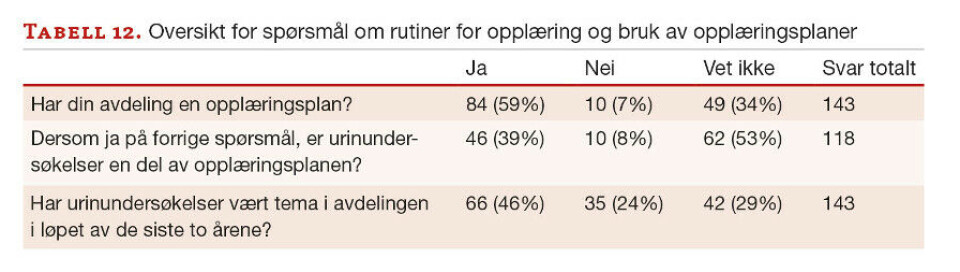
47 til 86 % svarer at de enten ikke har eller ikke vet om de har skriftlige retningslinjer eller prosedyrer for urinundersøkelser (nei/vet ikke). På spørsmål om kjennskap til skriftlige prosedyrer for analysering av urinstrimmel svarer bare 53 % ja. På spørsmål knyttet til prøvetaking, oppbevaring og transport svarer 62-86 % at de ikke har eller ikke kjenner til om de har skriftlige retningslinjer for disse oppgavene. Også når det gjelder opplæringsplan og opplæring i urinundersøkelser er det forholdsvis mange som enten ikke har eller ikke vet om de har dette (tabell 12).
Diskusjon og konklusjon
Hensikten med studien var å undersøke i hvilken grad nasjonale retningslinjer for bruk av urinstrimmelundersøkelse og kriterier for dyrkning av urin etterleves i sykehus.
Rekvireringsrutiner
Resultatene viser at sykehusavdelingene ved Haugesund sjukehus i stor grad mangler - eller mangler kjennskap til - skriftlige retningslinjer for bruk av urinstrimmelundersøkelse og bakteriologisk undersøkelse av urin. Deltakerne ble spurt om hvem som rekvirerer og om indikasjon for urinundersøkelsen. Svarfordelingen indikerer at en betydelig andel av urinprøvene trolig blir rekvirert av annet helsepersonell enn lege. Helsepersonell som sykepleiere har begrenset opplæring i laboratoriefag i sin grunnutdanning. Mangel på tydelig ansvarsfordeling, rutiner og prosedyrer kan gi stor variasjon i praksis for bruk av urinprøver. Noe av variasjonen kan også skyldes at sykehusavdelinger har pasientgrupper som krever tilpassede retningslinjer (10).
Det hadde vært interessant å vite om sykepleiere og leger svarer ulikt på spørsmål knyttet til rekvireringsrutiner og indikasjon for urinundersøkelser. Det er færre leger enn sykepleiere som har svart og det varierer i hvilken grad ulike enkeltspørsmål er besvart. Derfor er det usikkert om leger og sykepleiere faktisk svarer forskjellig.
Undersøkelsen viser at urinstrimmel og dyrkning av urinprøver hyppig blir utført rutinemessig ved innkomst og ved grumsete eller illeluktende urin. En slik rutine er ikke i tråd med retningslinjer for korrekt bruk av urinundersøkelser og vil kunne medføre feil bruk av antibiotika. For noen urologiske inngrep er rutinemessig bruk av urinundersøkelser anbefalt (1). For de fleste pasienter som skal gjennomføre elektiv kirurgi, er rutinemessig urinundersøkelser ikke nødvendig. Retningslinjene oppgir at for skrøpelige pasienter og for pasienter med permanent urinkateter anbefales ikke urinprøvetaking på bakgrunn av illeluktende og grumsete urin (1). Overforbruk av urinundersøkelser kan gi unødig bruk av antibiotika, ved at det påvises asymptomatisk bakteriuri (8,11).
Urinprøvetaking
For å tolke resultater fra urinstrimmelundersøkelse eller urindyrkning korrekt, må prøvetakingsmetoden være kjent (11). Korrekt prøvetaking for pasienter som selv gjennomfører urinprøvetakingen, krever god dialog og informativ veiledning mellom helsepersonell og pasient. Resultatene viser at det i all hovedsak kun gis muntlig informasjon, og bare hhv. 17 og 33 % informerer pasientene alltid om morgenurin eller midtstråleprøve.
En undersøkelse over ni måneder i 2015 ved mikrobiologisk laboratorium i Helse Fonna viser at urindyrkning fra inneliggende pasienter i 48 % ble besvart med blandingskultur, 26 % uropatogene mikrober og 26 % ingen vekst (12). Blandingskultur er vekst av ulike bakterietyper i samme urinprøve. Blandingsinfeksjon i urinveiene er sjelden, og blandingskultur tyder derfor på at urinprøven er forurenset. Funn i vår undersøkelse om at urinprøven ofte ikke blir tatt eller behandlet korrekt, er i overenstemmelse med funn fra mikrobiologisk laboratorium.
Opplæring og lokal praksis
Resultatene i undersøkelsen viser mangel på kjennskap til analyseprosedyrer der slike foreligger. Manglende bruk og kjennskap til prosedyrer og retningslinjer kan tyde på behov for bedre dialog og samarbeid mellom laboratoriefaglig personell og sykehusavdelingene. Svarfordelingen indikerer variasjon i om bruk av urinprøver er en del av avdelingens opplæringsplan og interne fagmøter. Dette kan være en årsak til manglende kunnskap om betydningen av preanalytisk fase og dermed kvaliteten på prøveresultatet.
Begrensninger
Undersøkelsen er begrenset ved at den kun omfatter ett sykehus. Dette er ikke tilstrekkelig for å trekke generelle konklusjoner for rutiner ved alle landets sykehus.
Det er et begrenset antall svar totalt og reell svarprosent mangler. Ikke alle besvarte alle spørsmålene og antall svar varierer derfor mellom ulike spørsmål og ulike svaralternativer. I en travel hverdag kan det være begrenset hvor mye tid helsepersonell avsetter til å besvare spørreundersøkelser. Ytterligere informasjon og dialog med avdelingene kunne bidratt til bedre tallgrunnlag.
To publiserte studier fra USA påviser imidlertid lignende funn som vår undersøkelse. Hartley og medarbeidere påpeker manglende samsvar mellom praksis og gjeldende retningslinjer. De påviser også manglende dokumentasjon for indikasjon for urindyrkning, dårlig kommunikasjon mellom rekvirent og laboratorium - og at positiv urinstrimmel for leukocytter og nitritt ukritisk tolkes som urinveisinfeksjon (13). Redwood og medarbeidere påpeker også at faglige retningslinjer ikke følges ved rekvirering av bakteriologiske undersøkelser (14).
Konklusjon
Undersøkelsen indikerer at retningslinjene for bruk av urinstrimmel og urindyrkning ikke følges godt nok. Det kan føre til uhensiktsmessig behandling med antibiotika og redusert sikkerhet i pasientbehandlingen.
Resultatene i undersøkelsen indikerer at korrekt bruk av urinundersøkelser bør settes på dagsorden ved sykehusene i Helse Fonna, og trolig også ved andre norske sykehus. Funnene bør følges opp med videre studier.
Takk
Takk til professor Bjørn Egil Vikse, overlege medisinsk klinikk, Helse Fonna, for støtte og gode råd i tilknytning til kartleggingsarbeidet ved Haugesund sjukehus.
Interessekonflikt
Ingen interessekonflikter for hovedforfatter eller medforfattere.